阿司匹林在动脉粥样硬化性心血管疾病中的临床应用:中国专家共识(2016)(上)
一、前言
动脉粥样硬化血栓形成(atherothrombosis)是影响心、脑血管和外周动脉的全身系统性病理生理过程,可导致冠状动脉疾病[稳定性冠状动脉疾病(SCAD)、非ST段抬高型急性冠状动脉综合征(NSTE-ACS)和急性ST段抬高型心肌梗死(STEMI)]、缺血性脑血管病、短暂性脑缺血发作(TIA)及外周动脉疾病(PAD)等。为规范阿司匹林在动脉粥样硬化性心血管疾病(atherosclerotic cardiovascular disease,ASCVD)中的应用并提高我国广大临床医师对于阿司匹林的认识,中华医学会老年医学分会牵头组织心脏病学、内分泌学、神经病学、血液病学、消化病学与肾脏病学相关专家,在"阿司匹林在动脉粥样硬化性心血管疾病中的临床应用:中国专家共识(2005)"的基础上,回顾近10年的循证医学证据,参考国内以及欧美发达国家相关指南/共识和建议,结合中国国情和临床现状,充分讨论并更新形成本共识。
二、阿司匹林预防ASCVD血栓形成的机制与历史
动脉粥样硬化斑块破裂暴露血管内皮下胶原和von Willebrand因子(vWF),在炎症细胞产生的趋化、黏附以及细胞因子作用下,血小板黏附在破裂处,黏附后血小板活化并释放胶原、vWF、二磷酸腺苷(ADP)、血栓素A2(TXA2)和凝血酶等使血小板聚集,并和凝血瀑布终产物纤维蛋白交联,最终导致血栓形成。血栓形成过程中,血小板聚集是核心步骤,TXA2是活化血小板的重要因素。
阿司匹林的作用机制与剂量有关:<100 mg/d时,通过共价键结合,不可逆地将血小板花生四烯酸通路的环氧合酶1(COX-1)丝氨酸残基Ser 530乙酰化,最终抑制血小板生成TXA2。这一抑制作用持续血小板的整个生命期(8 ~ 9 d),临床表现为出血时间延长。此外还可抑制中性粒细胞来源的血小板活化;抑制内皮前列环素的合成,使一氧化氮(NO)合成减少;300 mg/d可以保护低密度脂蛋白(LDL)免于氧化修饰,抑制动脉粥样硬化的进展;>650 mg/d则通过抑制COX-1和COX-2,阻断前列腺素合成,主要发挥止痛、退热和抗炎作用。
阿司匹林的抗血小板效应直至20世纪中期才被发现。1974年第一项临床试验证实常规应用阿司匹林降低非致死性心肌梗死的发生。随后美国食品与药品监督管理局(FDA)分别于1980年和1985年批准卒中和心肌梗死后应用阿司匹林。1996年,FDA批准阿司匹林用于可疑心肌梗死患者。2006年美国预防服务工作组(USPSTF)将阿司匹林作为心血管病高危人群性价比最高和最有价值的临床预防措施之一。2012年美国疾病控制中心(CDC)启动"百万心脏"计划(Million Hearts® Initiative Program),提出A(合理应用阿司匹林)B(血压达标)C(血脂管理)S(戒烟)策略。近年来尽管新型抗血小板药物不断涌现,但阿司匹林在ASCVD防治中的基础地位仍无法动摇。
(一)临床试验与净获益
1.临床试验:
阿司匹林用于ASCVD的一级预防仍有很大争议,尤其对于10年ASCVD风险<10%的中低危人群。
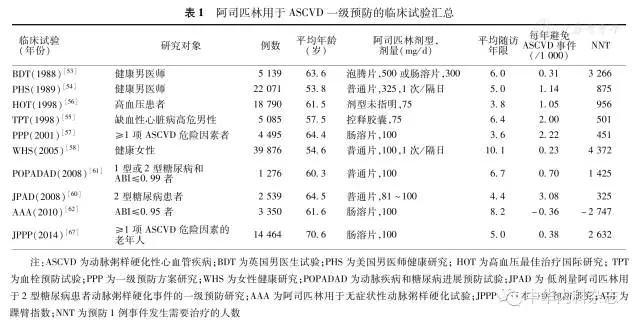
2009年抗栓治疗研究协作组(ATTC)汇总分析纳入了6项一级预防大型临床试验[包括英国男医生试验(BDT)、美国男医师健康研究(PHS)、血栓预防试验(TPT)、高血压最佳治疗国际研究(HOT)、一级预防方案研究(PPP)、女性健康研究(WHS)],共计95 456例10年心血管疾病风险低危的患者,平均随访6.9年,结果显示,阿司匹林使总的严重血管事件(包括心肌梗死、卒中和心血管死亡)风险成比例降低12%(P=0.000 1);主要冠状动脉事件风险降低18%(P=0.000 02),其中非致死性心肌梗死风险降低23%(P<0.000 1);对卒中风险的影响不显著(P=0.4);全因死亡率、冠心病死亡率和卒中死亡率均无显著下降(P=0.7、0.5和0.18);颅外(主要为消化道)大出血发生率增加54%(P<0.000 1)。该分析在2002年汇总分析[59]的基础上纳入了WHS研究中近4万例的低危(10年ASCVD风险2.7%)患者(占病例总数近1/2),使全部患者的10年ASCVD风险降低到了5.1%。
2011—2012年对上述6项试验及随后完成的低剂量阿司匹林用于2型糖尿病患者动脉粥样硬化事件的一级预防研究(JPAD)、动脉疾病和糖尿病进展预防试验(POPADAD)、阿司匹林用于无症状性动脉粥样硬化试验(AAA)3项试验共进行了4个汇总分析,结果均显示全因死亡率有轻微减少,但未达到统计学意义,与2009 ATTC的分析结果基本一致。
2014年日本一级预防研究(JPPP)纳入了14 464例≥1个心血管危险因素(糖尿病、高血压或高胆固醇血症)、年龄60~85岁的患者。结果显示,阿司匹林(100 mg/d)组较未用阿司匹林组主要终点事件发生率(5年累积心血管死亡、非致死性卒中或心肌梗死)降低6%,但未达到统计学意义(P=0.54);次要终点非致死性心肌梗死和TIA分别降低47%(P=0.02)和43%(P=0.04)。服用阿司匹林显著增加了颅外出血85%(P=0.004)。事后分析显示,该研究主要ASCVD事件的10年发生率为5.92%。
慢性肾脏疾病(CKD)常合并高血压、血脂异常和糖尿病,而后者是血管内皮损伤、血管钙化和动脉粥样硬化的高危因素。对HOT试验的事后分析中,3 619例估算的肾小球滤过率(eGFR)<60 ml·min-1·1.73 m-2的舒张期高血压患者随机接受阿司匹林75 mg/d和安慰剂治疗3.8年,结果基线eGFR≥60、45~59和<45 ml·min-1·1.73 m-2者的主要心血管事件风险分别降低9%、15%和66%(趋势P=0.03);全因死亡率分别降低0、11%和49%(趋势P=0.04);而大出血事件无显著增加(趋势P=0.30)。阿司匹林75 mg/d每治疗1 000例eGFR<45 ml·min-1·1.73 m-2的高血压患者3.8年,可预防76例主要心血管事件和54例死亡,增加27例大出血事件。但该研究eGFR<30 ml·min-1·1.73 m-2者仅有98例,因此尚不足以对这部分人群评估获益与风险。
已完成的阿司匹林ASCVD一级预防试验的汇总见表1。
2.净获益:
阿司匹林一级预防针对的人群为无冠心病或卒中病史的成年人,这部分人群事件的发生率低,缺血及出血风险权衡的难度大,现有的获益及风险评估方法的准确性差。研究显示,增龄(每增加10岁)、种族、男性、糖尿病、目前吸烟以及高血压(收缩压每升高20 mmHg,1 mmHg=0.133 kPa)均与出血相关,而这些因素也都是公认的心血管事件危险因素,即心血管事件风险越大,阿司匹林治疗的获益越大,同时出血风险也越大。只有在预防心血管病事件的获益明显超过出血风险时,使用阿司匹林进行一级预防才有意义。阿司匹林治疗获益和风险的权衡取决于下列4个主要危险因素:出血风险、阿司匹林治疗依从性、基础心血管疾病发病风险以及年龄。近期系统性回顾分析显示,常规剂量应用阿司匹林作为ASCVD一级预防在获益和风险方面能够达到较好的平衡(表2)。

(二)评估基线ASCVD风险
ASCVD的发生是多个危险因素复杂交互作用的共同结果。个体发生ASCVD的风险不仅取决于某一危险因素的水平,更取决于同时存在的危险因素的数目和水平。20世纪末以来,国际上各种ASCVD防治指南均强调一级预防中总体风险评估和危险分层治疗策略的重要性。基于预防ASCVD事件获益需大于出血风险的原则,ASCVD风险的基线评估是正确使用阿司匹林进行一级预防的前提。
针对健康人群,目前有多个心血管疾病风险评估工具可供使用,其中Framingham风险评估模型应用最广泛,但该模型高估了我国人群的心血管风险。欧洲SCORE模型和美国心脏病学学院/美国心脏学会(ACC / AHA)发布的汇总队列公式同样高估了亚洲人群的ASCVD风险。此外,近10年间人均收入的增加、社会老龄化、生活方式的西化、预期生存寿命的延长均导致中国心血管危险因素发生了巨大变化,冠心病、卒中等疾病负担逐渐加重,旧的风险评估模型需要更新。
2016年中国ASCVD风险预测研究(the China-PAR project)利用"亚洲心血管病国际合作研究(InterASIA)"、"中国心血管病流行病学多中心协作研究(China MUCA)"、"中国代谢综合征社区干预和中国家庭健康研究(CIMIC)"4项前瞻性队列共计10.6万人的最新随访数据,开发和验证了首个中国人群10年ASCVD发病风险预测模型。该模型除纳入年龄、收缩压、TC、HDL-C、吸烟、糖尿病等危险因素外,结合中国实际情况还考虑了南北方地区差异、城乡差别、腰围、ASCVD家族史以及年龄和各危险因素的交互作用等因素,其对中国人群预测的准确性优于2013年ACC/AHA模型。
为便于应用和推广,本共识参照相关指南,引用适合国人的10年ASCVD发病风险评估流程图并稍加简化(图1)。按照性别、年龄、是否吸烟、是否患有低HDL-C血症、血胆固醇水平(TC或LDL-C水平)和血压分级6个因素不同组合,估算10年ASCVD发病平均风险。
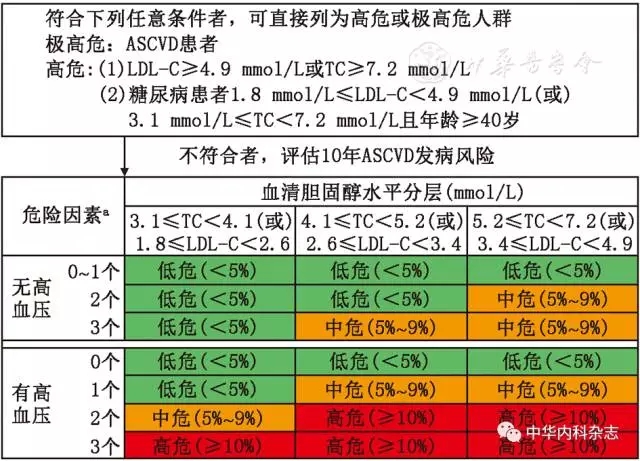
图1 10年动脉粥样硬化性心血管疾病(ASCVD)风险评估流程图
(三)阿司匹林用于中国人群ASCVD一级预防的推荐意见
建议下列人群服用阿司匹林(75 ~ 100 mg/d)进行ASCVD的一级预防:
1.高脂血症患者,TC ≥ 7.2 mmol/L或LDL-C ≥ 4.9 mmol/L,年龄≥55岁(Ⅱa,B)。
2.10年ASCVD发病风险≥10%,见图1。
3.糖尿病患者,年龄≥50岁,伴有以下至少1项主要危险因素:早发心脑血管疾病家族史(男<55岁、女<65岁发病)、高血压、吸烟、血脂异常(TC ≥ 5.2 mmol/L或LDL-C ≥ 3.4 mmol/L或HDL-C<1.04 mmol/L)或蛋白尿(尿白蛋白/肌酐比值≥ 30 mg/g)(Ⅱa,C)。
4.高血压患者,血压控制良好(<150/90 mmHg,1 mmHg=0.133 kPa),伴有以下3项危险因素中的至少2项:年龄(男性≥ 45岁或女性≥ 55岁)、吸烟、低HDL-C(<1.04 mmol/L)(Ⅱa,B)。
5.慢性肾脏疾病患者,eGFR 30~45 ml·min-1·1.73 m-2 (Ⅱb,C)。
6.不符合以上条件者,同时具备以下5项危险因素中的至少4项:年龄(男性≥45岁或女性≥55岁)、吸烟、早发心脑血管疾病家族史、肥胖(BMI≥ 28 kg/m2)、血脂异常(Ⅱa,C)。
需要指出的是,用药前必须评估出血风险,并采取防范措施。危险因素包括阿司匹林大剂量及长期服用、凝血功能紊乱、严重肝病、肾衰竭、血小板减少、正在使用增加出血风险的药物、消化道溃疡及上腹部疼痛病史、近期出血病史、难以控制的高血压等。年龄≥80岁或<30岁的人群和无症状的外周动脉粥样硬化(狭窄程度<50%)人群,目前证据尚不足以做出一级预防推荐,需个体化评估。
目前欧美主要指南对于阿司匹林用于ASCVD一级预防的推荐意见详见文后附录1。



 京公网安备 11010502052362号
京公网安备 11010502052362号