ESC专家共识:冠心病和/或房颤患者发生出血后如何抗栓?
该共识出血分型的定义遵循BARC标准,即大出血定义为BARC分型≥3型,轻度出血定义为BARC分型2型,微出血为BARC分型1型。
颅外出血后抗血小板治疗要点
(1)对出现轻度出血或大出血的高危、极高危血栓风险患者,建议继续服用低剂量阿司匹林,待病情稳定后可考虑尽快恢复双联抗血小板治疗(DAPT)。
(2)出现轻度出血或大出血的中度血栓风险患者,出血得到控制后建议尽早恢复低剂量阿司匹林,3日内最佳。当血栓形成风险超过再出血风险时,应考虑恢复DAPT。对植入新一代DES后3个月内、接受DAPT的患者,如果出现出血,建议在3个月后恢复DAPT。若植入DES 3个月后出现出血事件并存在再出血风险,建议进行单一抗血小板治疗(阿司匹林或氯吡格雷)。
(3)对植入BVS出现出血患者,植入后长达12个月的DAPT可能是必要的。
(4)使用普拉格雷或替格瑞洛出现出血事件时,可使用低效、出血率低的P2Y12抑制剂氯吡格雷。何时恢复P2Y12抑制剂需考虑普拉格雷(7~10天)或替格瑞洛(3~5天)作用时间。
(5)服用沃拉帕沙患者出现出血事件时,建议永久停服该药。
(6)行药物治疗的ACS患者由于不存在支架血栓风险,在DAPT疗程期间出现出血事件时,可考虑单一抗血小板治疗。
(7)上消化道出血的稳定型CAD或ACS患者,若内镜检测发现低危出血红斑,可持续进行抗血小板治疗(单联或双联);若检测到高危出血性红斑并在内镜治疗下得到控制,可在3日内恢复阿司匹林;若采用DAPT期间检测到高危出血红斑,在权衡血栓形成和出血风险的基础上,结合患者个体状况决定是否恢复第二种抗血小板药物。
(8)上消化道出血患者及消化道出血风险高于普通人群、采用DAPT的患者均应加服质子泵抑制剂(PPI)。目前并无充分证据证实PPIs与氯吡格雷相互作用会恶化临床结果,但临床首选对CYP2C19具有轻微抑制作用的PPIs(如泮托拉唑)。
颅外出血后的抗凝治疗要点
(1)颅外出血后,血栓风险超过再出血风险时,立即恢复抗凝剂的服用,多数情况下在一周之内。
(2)服用新型口服抗凝剂(NOACs)时应仔细评估并监测肾功能,以免发生药物蓄积。
(3)如果使用了NOACs拮抗剂,建议尽快服用口服抗凝剂,在出血风险允许的情况下最好3~4天内服用。
(4)置入机械心脏瓣膜尤其是二尖瓣位置置入者,维生素K拮抗剂(VKA)停药后血栓风险升高,故不建议停药。置入机械心脏瓣膜者不宜服用NOACs。
(1)非瓣膜性房颤患者行PCI后,三联抗栓治疗期间发生出血事件时,建议停止阿司匹林或氯吡格雷(支架植入后1个月内不宜停用后者)。使用维生素K拮抗剂时,目标INR值应维持2.0~2.5,NOACs使用最低有效剂量预防卒中。
(2)口服抗凝剂联合单一抗血小板治疗出现大出血时,可在1年结束前考虑停用抗血小板药物。
(3)卒中风险较低(CHA2DS2-VASc评分男性为1、女性为2)的非瓣膜性房颤患者出现ACS或PCI术后,三联或双联抗栓治疗期间出现出血事件时,建议1年内单独采用DAPT
颅内出血(ICH)后口服抗凝治疗要点
(1)ICH后是否需要恢复及何时恢复抗凝治疗,取决于患者血栓风险和再出血风险(如下图所示),需要神经科医生和心脏科医生紧密合作,针对患者制定个体化决策。
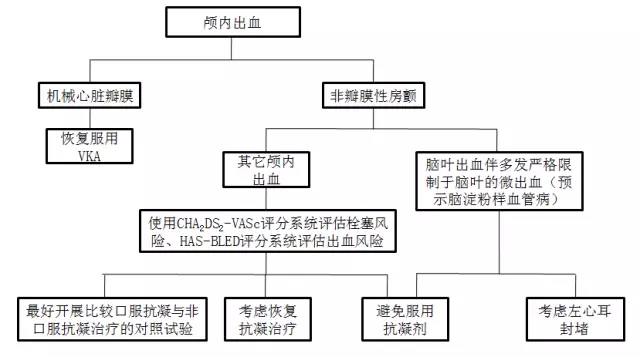
(2)非瓣膜性房颤患者发生ICH后,与华法林相比,建议优先选择NOACs,且应选择最低有效剂量预防卒中。同时,需考虑肾功能、体重、年龄、药物相互作用等因素,避免药物过量。
参考文献
Sigrun Halvorsen, Robert F. Stprey, Bianca Rocca. et al. Management of Antithrombotic Therapy after Bleeding in Patients with Coronary Artery Diease and/or Atrial Fibrillation: Expert Consensus Paper of the European Society of Cardiology Working Group on Thrombosis. European Heart Journal, 2016, 1-11.


 京公网安备 11010502052362号
京公网安备 11010502052362号